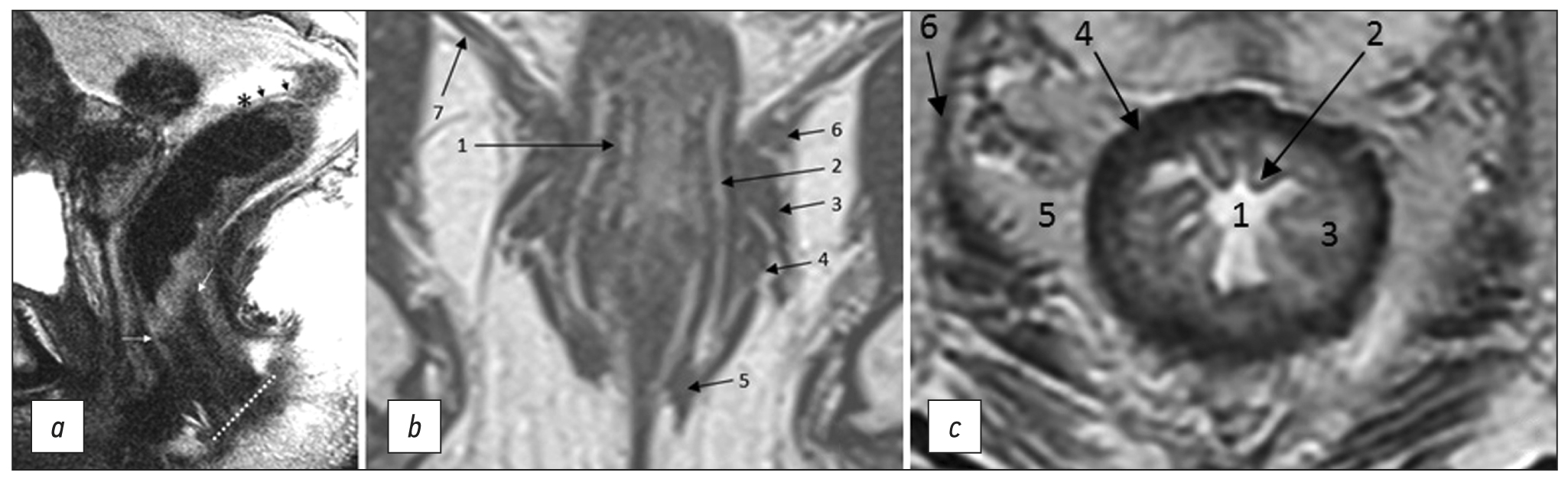
Терминология рака прямой кишки: консенсусное соглашение Рабочей группы экспертов РОРР, АОР и РАТРО
- Авторы: Березовская Т.П.1, Рубцова Н.А.2, Синицын В.Е.3, Зароднюк И.В.4, Нуднов Н.В.5, Мищенко А.В.6, Трубачева Ю.Л.4, Берген Т.А.7, Гришко П.Ю.6, Балясникова С.С.8, Дайнеко Я.А.1, Рыжкова Д.В.9, Ходжибекова М.М.2, Ручьева Н.А.10, Тюрин И.Е.8, Ачкасов С.И.4, Невольских А.А.1, Гордеев С.С.8, Дрошнева И.В.2
-
Учреждения:
- Медицинский радиологический научный центр имени А.Ф. Цыба ― филиал ФГБУ «Национальный медицинский исследовательский центр радиологии»
- Московский научно-исследовательский онкологический институт имени П.А. Герцена ― филиал ФГБУ «Национальный медицинский исследовательский центр радиологии»
- Московский государственный университет имени М.В. Ломоносова
- Национальный медицинский исследовательский центр колопроктологии имени А.Н. Рыжих
- Российский научный центр рентгенорадиологии
- Национальный медицинский исследовательский центр онкологии имени Н.Н. Петрова
- Национальный медицинский исследовательский центр имени академика Е.Н. Мешалкина
- Национальный медицинский исследовательский центр онкологии имени Н.Н. Блохина
- Национальный медицинский исследовательский центр имени В.А. Алмазова
- Национальный медицинский исследовательский центр трансплантологии и искусственных органов имени академика В.И. Шумакова
- Выпуск: Том 4, № 3 (2023)
- Страницы: 306-321
- Раздел: Клинические рекомендации
- URL: https://journals.rcsi.science/DD/article/view/254071
- DOI: https://doi.org/10.17816/DD529668
- ID: 254071
Цитировать
Аннотация
Унифицированная терминология ― необходимое условие успешной междисциплинарной коммуникации в онкологии. Многообразие анатомических, патоморфологических и клинических терминов, используемых при раке прямой кишки, нередко сопровождается неоднозначной их трактовкой как в отечественной, так и зарубежной научной литературе. Это не только усложняет взаимодействие между специалистами, но и затрудняет сравнение результатов лечения рака прямой кишки, полученных в разных лечебных учреждениях.
На основе анализа современной отечественной и международной научно-методической литературы по раку прямой кишки были отобраны ключевые термины, используемые при диагностике и планировании лечения злокачественного новообразования, с последующим двукратным онлайн-обсуждением их трактовок экспертами Российского общества рентгенологов и радиологов, Ассоциации онкологов России и Российской ассоциации терапевтических радиационных онкологов до достижения консенсуса (≥80%) экспертов по всем пунктам. Термины, по которым консенсус не был достигнут, не включены в итоговый список.
В результате работы составлен список анатомических, патоморфологических и клинических терминов, используемых при диагностике, стадировании и планировании лечения рака прямой кишки, и на основе консенсуса экспертов определена их трактовка.
Предложен словарь терминов, рекомендуемых при описании и формулировке заключения диагностических исследований у пациентов с раком прямой кишки.
Полный текст
Открыть статью на сайте журналаОб авторах
Татьяна Павловна Березовская
Медицинский радиологический научный центр имени А.Ф. Цыба ― филиал ФГБУ «Национальный медицинский исследовательский центр радиологии»
Email: tberezovska@yahoo.com
ORCID iD: 0000-0002-3549-4499
SPIN-код: 5837-3465
д-р мед. наук, профессор
Россия, ОбнинскНаталья Алефтиновна Рубцова
Московский научно-исследовательский онкологический институт имени П.А. Герцена ― филиал ФГБУ «Национальный медицинский исследовательский центр радиологии»
Email: rna17@ya.ru
ORCID iD: 0000-0001-8378-4338
SPIN-код: 9712-9091
д-р мед. наук
Россия, МоскваВалентин Евгеньевич Синицын
Московский государственный университет имени М.В. Ломоносова
Email: vsin@mail.ru
ORCID iD: 0000-0002-5649-2193
SPIN-код: 8449-6590
д-р мед. наук, профессор
Россия, МоскваИрина Владимировна Зароднюк
Национальный медицинский исследовательский центр колопроктологии имени А.Н. Рыжих
Email: zarodnyuk_iv@gnck.ru
ORCID iD: 0000-0002-9442-7480
SPIN-код: 8310-8989
д-р мед. наук
Россия, МоскваНиколай Васильевич Нуднов
Российский научный центр рентгенорадиологии
Email: nudnov@mrrc.ru
ORCID iD: 0000-0001-5994-0468
SPIN-код: 3018-2527
д-р мед. наук, профессор
Россия, МоскваАндрей Владимирович Мищенко
Национальный медицинский исследовательский центр онкологии имени Н.Н. Петрова
Email: dr.mishchenko@mail.ru
ORCID iD: 0000-0001-7921-3487
SPIN-код: 8825-4704
д-р мед. наук
Россия, МоскваЮлия Леонидовна Трубачева
Национальный медицинский исследовательский центр колопроктологии имени А.Н. Рыжих
Email: trubacheva_ul@gnck.ru
ORCID iD: 0000-0002-8403-195X
SPIN-код: 3427-9074
д-р мед. наук
Россия, МоскваТатьяна Андреевна Берген
Национальный медицинский исследовательский центр имени академика Е.Н. Мешалкина
Email: tbergen@yandex.ru
ORCID iD: 0000-0003-1530-1327
SPIN-код: 5467-7347
д-р мед. наук
Россия, МоскваПавел Юрьевич Гришко
Национальный медицинский исследовательский центр онкологии имени Н.Н. Петрова
Email: dr.grishko@mail.ru
ORCID iD: 0000-0003-4665-6999
SPIN-код: 3109-1583
канд. мед. наук
Россия, МоскваСветлана Сергеевна Балясникова
Национальный медицинский исследовательский центр онкологии имени Н.Н. Блохина
Email: Balyasnikova.Svetlana@gmail.com
ORCID iD: 0000-0002-9666-9301
SPIN-код: 3987-2336
канд. мед. наук
Россия, МоскваЯна Александровна Дайнеко
Медицинский радиологический научный центр имени А.Ф. Цыба ― филиал ФГБУ «Национальный медицинский исследовательский центр радиологии»
Email: vorobeyana@gmail.com
ORCID iD: 0000-0002-4524-0839
канд. мед. наук
Россия, ОбнинскДарья Викторовна Рыжкова
Национальный медицинский исследовательский центр имени В.А. Алмазова
Email: d_ryjkova@mail.ru
ORCID iD: 0000-0002-7086-9153
д-р мед. наук, профессор
Россия, МоскваМалика Маратовна Ходжибекова
Московский научно-исследовательский онкологический институт имени П.А. Герцена ― филиал ФГБУ «Национальный медицинский исследовательский центр радиологии»
Email: malika_25@mail.ru
ORCID iD: 0000-0002-2172-5778
SPIN-код: 3999-7304
д-р мед. наук
Россия, МоскваНаталья Александровна Ручьева
Национальный медицинский исследовательский центр трансплантологии и искусственных органов имени академика В.И. Шумакова
Email: rna1969@yandex.ru
ORCID iD: 0000-0002-8063-4462
SPIN-код: 2196-8300
канд. мед. наук
Россия, МоскваИгорь Евгеньевич Тюрин
Национальный медицинский исследовательский центр онкологии имени Н.Н. Блохина
Email: igortyurin@gmail.com
ORCID iD: 0000-0002-8587-4422
SPIN-код: 6499-2398
д-р мед. наук, профессор
Россия, МоскваСергей Иванович Ачкасов
Национальный медицинский исследовательский центр колопроктологии имени А.Н. Рыжих
Email: achkasovy@mail.ru
ORCID iD: 0000-0001-9294-5447
SPIN-код: 5467-1062
д-р мед. наук, профессор, чл.-корр. РАН
Россия, МоскваАлексей Алексеевич Невольских
Медицинский радиологический научный центр имени А.Ф. Цыба ― филиал ФГБУ «Национальный медицинский исследовательский центр радиологии»
Email: alexey.nevol@gmail.com
ORCID iD: 0000-0001-5961-2958
SPIN-код: 3787-6139
д-р мед. наук
Россия, ОбнинскСергей Сергеевич Гордеев
Национальный медицинский исследовательский центр онкологии имени Н.Н. Блохина
Email: ss.netoncology@gmail.com
ORCID iD: 0000-0002-9303-8379
SPIN-код: 6577-5540
д-р мед. наук
Россия, МоскваИнна Викторовна Дрошнева
Московский научно-исследовательский онкологический институт имени П.А. Герцена ― филиал ФГБУ «Национальный медицинский исследовательский центр радиологии»
Автор, ответственный за переписку.
Email: droshnevainna@mail.ru
SPIN-код: 1908-2624
канд. мед. наук
Россия, МоскваСписок литературы
- Рак прямой кишки. Клинические рекомендации. Одобрены на заседании научно-практического совета Министерства здравоохранения Российской Федерации. Москва, 2022. Режим доступа: https://cr.minzdrav.gov.ru/recomend/554_3. Дата обращения: 15.08.2023.
- Bogveradze N., Snaebjornsson P., Grotenhuis B.A., et al. MRI anatomy of the rectum: Key concepts important for rectal cancer staging and treatment planning // Insights Imaging. 2023. Vol. 14, N 1.Р. 13. doi: 10.1186/s13244-022-01348-8
- Gollub M.J., Arya S., Beets-Tan R.G., et al. Use of magnetic resonance imaging in rectal cancer patients: Society of Abdominal Radiology (SAR) rectal cancer disease-focused panel (DFP) recommendations 2017 // AbdomRadiol. 2018. Vol. 43, N 11. Р. 2893–2902. doi: 10.1007/s00261-018-1642-9
- Nougaret S., Rousset P., Gormly K., et al. Structured and shared MRI staging lexicon and report of rectal cancer: A consensus proposal by the French Radiology Group (GRERCAR) and Surgical Group (GRECCAR) for rectal cancer // DiagnInterv Imaging. 2022. Vol. 103, N 3. Р. 127–141. doi: 10.1016/j.diii.2021.08.003
- Гришко П.Ю., Балясникова С.С., Самсонов Д.В., и др. Современный взгляд на принципы диагностики и лечения рака прямой кишки по данным МРТ (обзор литературы) // Медицинская визуализация. 2019. Т. 23. №2 С. 7–26. doi: 10.24835/1607-0763-2019-2-7-26
- Fernandes M.C., Gollub M.J., Brown G. The importance of MRI for rectal cancer evaluation // Surg Oncol. 2022. N 43. Р. 101739. doi: 10.1016/j.suronc.2022.101739
- Glynne-Jones R., Wyrwicz L., Tiret E., et al. Rectal cancer: ESMO clinical practice guidelines for diagnosis, treatment and follow-up // Ann Oncol. 2017. Vol. 28, Suppl. 4. Р. 22–40. doi: 10.1093/anonc/mdx22 4
- Beets-Tan R., Lambregts D., Maas M., et al. Magnetic resonance imaging for clinical management of rectal cancer: Updated recommendations from the 2016 European Society of Gastrointestinal and Abdominal Radiology (ESGAR) consensus meeting // EurRadiol. 2018. Vol. 28, N 4. Р. 1465–1475. doi: 10.1007/s0033 0-017-5026-2
- Oien K., Forsmo H.M., Rösler C., et al. Endorectal ultrasound and magnetic resonance imaging for staging of early rectal cancers: how well does it work in practice? // Acta Oncol. 2019. Vol. 58, Sup1. Р. 49–54.doi: 10.1080/0284186X.2019.1569259
- Brierley J.D., Gospodarowicz M. K., Wittekind C. TNM Classification of Malignant Tumours. 8th ed. Wiley-Blackwell, 2017. 272 р.
- Kikuchi R., Takano M., Takagi K., et al. Management of early invasive colorectal cancer. Risk of recurrence and clinical guidelines // Dis Colon Rectum. 1995. Vol. 38, N 12. Р. 1286–1295. doi: 10.1007/BF02049154
- Boot J., Gomez-Munoz F., Beets-Tan R. Imaging of rectal cancer // Radiologe. 2019. Vol. 59, Suppl. 1. Р. 46–50. doi: 10.1007/s00117-019-0579-5
- Lambregts D., Bogveradze N., Blomqvist L., et al. Current controversies in TNM for the radiological staging of rectal cancer and how to deal with them: Results of a global online survey and multidisciplinary expert consensus // EurRadiol. 2022. Vol. 32, N 7. Р. 4991–5003. doi: 10.1007/s00330-022-08591-z
- Майновская О.А., Рыбаков Е.Г., Чернышов С.В., и др. Новые морфологические факторы риска метастазирования в регионарные лимфоузлы при раке прямой кишки с инвазией в подслизистую основу // Колопроктология. 2021. Т. 20, № 4. С. 22–33. doi: 10.33878/2073-7556-2021-20-4-22-33
- Волкова С.Н., Сташук Г.А., Черменский Г.В., Наумов Е.К. Роль МРТ в выявлении экстрамуральной сосудистой инвазии как индикатора наличия регионарных и отдаленных метастазов рака нижнеампулярного отдела прямой кишки // Экспериментальная и клиническая гастроэнтерология. 2019. Т. 164, №. 4. С. 66–71. doi: 10.31146/1682-8658-ecg-164-4-66-71
- Lord A.C., D’Souza N., Shaw A., et al. MRI-diagnosed tumor deposits and EMVI status have superior prognostic accuracy to current clinical TNM staging in rectal cancer // Ann Surg. 2022. Vol. 276, N 2. Р. 334–344. doi: 10.1097/SLA.0000000000004499
- Rokan Z., Simillis C., Kontovounisios C., et al. Locally recurrent rectal cancer according to a standardized MRI classification system: A systematic review of the literature // J Clin Med. 2022. Vol. 11, N 12. Р. 3511.doi: 10.3390/jcm11123511
- Гришко П.Ю., Мищенко А.В., Ивко О.В., и др. Возможности мультипараметрической магнитно-резонансной томографии в оценке эффективности неоадъювантного лечения рака прямой кишки // Лучевая диагностика и терапия. 2019. Т. 10, № 4. С. 49–56.
- Inoue A., Sheedy S.P., Heiken J.P., et al. MRI-detected extramural venous invasion of rectal cancer: Multimodality performance and implications at baseline imaging and after neoadjuvant therapy // Insights Imaging. 2021. N 12. Р. 110. doi: 10.1186/s13244-021-01023-4
- Al-Sukhni E., Milot L., Fruitman M., et al. Diagnostic Accuracy of MRI for assessment of t category, lymph node metastases, and circumferential resection margin involvement in patients with rectal cancer: A systematic review and meta-analysis // Annals Surgical Oncology. 2012. Vol. 19, N 7. Р. 2212–2222. doi: 10.1245/s10434-011-2210-5
- Borgheresi A., De Muzio F., Agostini A., et al. Lymph nodes evaluation in rectal cancer: Where do we stand and future perspective // J Clin Med. 2022. Vol. 11, N 9. Р. 2599. doi: 10.3390/jcm11092599
- Zhuang Z., Zhang Y., Wei M., et al. Magnetic resonance imaging evaluation of the accuracy of various lymph node staging criteria in rectal cancer: A systematic review and meta-analysis // Front Oncol. 2021. N 11. Р. 709070. doi: 10.3389/fonc.2021.709070
- Li X., Sun Y., Tang L., et al. Evaluating local lymph node metastasis with magnetic resonance imaging, endoluminal ultrasound and computed tomography in rectal cancer: A meta-analysis // Color Dis. 2015. Vol. 17, N 6. Р. 129–135.doi: 10.1111/codi.12909
- Weiser M.R. AJCC 8th edition: Colorectal cancer // Ann Surg Oncol. 2018.Vol. 25, N 6.Р. 1454–1455. doi: 10.1245/s10434-018-6462-1
- Ueno H.,Nagtegaal I.D., Quirke P., et al. Tumor deposits in colorectal cancer: Refining their definition in the TNM system // A G Surg. 2023. Vol. 7, N 2. Р. 225–235. doi: 10.1002/ags3.12652
- Santiago I., Figueiredo N., Parés O., et al. MRI of rectal cancer: Relevant anatomy and staging key points // Insights Imaging. 2020. Vol. 11, N 1. Р. 100. doi: 10.1186/s13244-020-00890-7
- Ogura A., Konishi T., Cunningham C., et al. Neoadjuvant (chemo)radiotherapy with total mesorectal excision only is not sufficient to prevent lateral local recurrence in enlarged nodes: Results of the multicenter lateral node study of patients with low cT3/4 rectal cancer // J Clin Oncol. 2019. Vol. 37, N 1. Р. 33–43. doi: 10.1200/JCO.18.00032
- Gollub M.J., Costello J.R., Ernst R.D., et al. A primer on rectal MRI in patients on watch-and-wait treatment for rectal cancer // Abdom Radiol. 2023. doi: 10.1007/s00261-023-03900-6
- Березовская Т.П., Дайнеко Я.А., Невольских А.А., и др. Проспективная оценка использования системы mrTRG в определении эффективности неоадъювантной химиолучевой терапии у больных раком прямой кишки // Вестник рентгенологии и радиологии. 2021. Т. 102, № 1. С. 6–17. doi: 10.20862/0042-4676-2021-102-1-6-17
- Almeida R.R., Souza D., Matalon S.A., et al. Rectal MRI after neoadjuvant chemoradiation therapy: A pictorial guide to interpretation // AbdomRadiol. 2021. Vol. 46, N 7. Р. 3044–3057. doi: 10.1007/s00261-021-03007-w
- Шелыгин Ю.А., Чернышов С.В., Казиева Л.Ю., и др. Сравнительный анализ открытой и трансанальной тотальной мезоректумэктомии при раке прямой кишки // Колопроктология. 2018. № 4. С. 67–73.
- Майстренко Н.А., Хватов А.А, Сазонов А.А. Экзентерации малого таза в лечении местнораспространенных опухолей // Вестник хирургии им. Грекова. 2014. Т. 173, № 6. С. 37–43.
- Сидоров Д.В., Алексеев Б.Я., Гришин Н.А., и др. Варианты экзентерации малого таза при местнораспространенном первичном и рецидивном раке прямой кишки // Онкология. Журнал им. П.А. Герцена. 2013. № 6. С. 7–13
Дополнительные файлы